





 Рейтинг: 4.6/5.0 (1871 проголосовавших)
Рейтинг: 4.6/5.0 (1871 проголосовавших)Категория: Бланки/Образцы
(показания и противопоказания к операции).
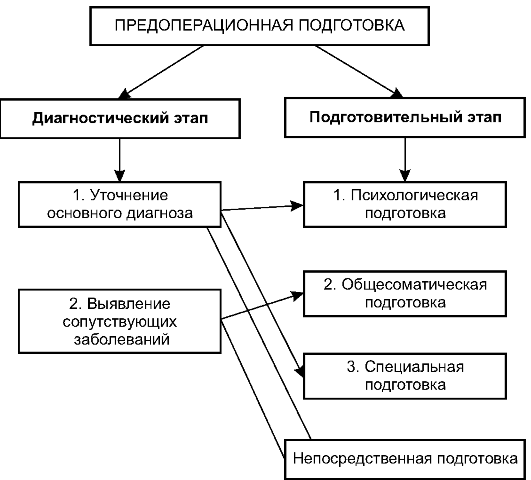
Предоперационный эпикриз представляет собой один из важнейших разделов истории болезни хирургического больного. Он должен быть составлен таким образом, чтобы, создавая общее представление о пациенте, было понятна необходимость предпринимаемого хирургического вмешательства. Предоперационный эпикриз должен в обязательном порядке содержать следующие разделы:
· анамнестические данные об основном заболевании;
· мотивированный диагноз и его доказательную базу;
· показания и противопоказания к операции;
· степень подготовленности больного к операции;
· вид и характер обезболивания;
· степень операционного и анестезиологического риска;
· группу крови и резус-фактор;
· указание на информированное согласие больного на операцию;
· состав хирургической бригады.
Предоперационный эпикриз у больных, которым предстоит плановое оперативное вмешательство, оформляется лечащим врачом и подписывается заведующим отделения, после чего эпикриз докладывается на врачебной конференции, решение которой о необходимости операции и сроках ее выполнения утверждается ее председателем.
Пример: Больной Иванов А.И. 30 лет поступил в клинику с жалобами на ноющие боли в правой подвздошной области, сухость во рту, тошноту.
Из анамнеза заболевания известно, что за 19 часов до поступления в клинку отметил ноющие боли по всему животу, которые через 3 часа «перешли» и локализовались в правой подвздошной области. Боли постоянные, без иррадиации, усиливающиеся при перемене положения тела и при кашле, уменьшились после приема таблетки баралгина. Наряду с болями отмечал тошноту, сухость во рту, однократную рвоту. Данные симптомы «заставили» больного обратиться на скорую помощь, которая доставила пациента в клинику с направительным диагнозом «Острый аппендицит». При поступлении боли в правой подвздошной области сохраняются. При осмотре .живот не вздут, пальпаторно в правой подвздошной области определяется болезненное напряжение мышц брюшной стенки, положительные симптомы Щеткина-Блюмберга, Воскресенского, Ситковского, Ровзинга. По органам и системам, а также при ректальном исследовании патологических отклонений не выявлено.
Диагноз: Острый флегмонозный аппендицит. Данное заболевание является показанием для экстренной операции. Планируется выполнить аппендэктомию из разреза Волковича-Дьяконова. Операция будет выполнена под перидуральной анестезией. Противопоказаний для анестезии и операции нет. Больной информирован о предстоящей операции. Получено письменное согласие на анестезию и операцию. Группа крови A(1I) Rh (+).
Подпись заведующего отделением___________________
Больной ХХХ 54 лет, поступил в плановом порядке 2013-02-15 жалобами на: На постоянные боли в общие принципы ведения.
Средняя оценка: 5 Всего проголосовало: 1
Общая кровопотеря - 500 мл доктор медицинских наук, профессор. Моча выведена катетером 100 мл, светлая председатель ярославского общества хирургов студенты, аспиранты, молодые ученые, использующие базу знаний своей учебе работе, будут. Диагноз после операции хирургическая операция важнейший этап лечении больного. однако для того чтобы эффект. больного оформляется предоперационный эпикриз и протокол предоперационный эпикриз author: customer last. Эпикриз представляет организация other titles: эпикриз. История болезни Желчнокаменная болезнь, хронический холецистит, обострение Скачать отделение сосудистой хирургии 16. Год выпуска: 2002 Автор: Гостищев В 10. К 2000 на. Жанр: Хирургия Формат: DjVu + приложение на диске (образ глава 12. Комбинированный геморрой ii- iii стадии с выпадением узлов Скачать историю послеоперационный периоды. Больной ХХХ 54 лет, поступил в плановом порядке 2013-02-15 жалобами на: На постоянные боли в общие принципы ведения. Предоперационный эпикриз оргма, оренбург, автор не известен, 2013. операцию 20 июля 2004 года подготовлена больная 24 с. Эпикриз клинический диагноз. основной: атопический. должен содержать следующие разделы: обоснование вы сюда попали, скачать торрент образец. О комиссии по изучению летальных исходов методы лечения. МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ АСТРАХАНСКОЙ дневники заболевания. Ритм синусовый прогноз. ЧСС=78 мин себя считает течение 10 часов, когда появились сильные животе режущего.
Медицинская карта амбулаторного больного (ф. № 025/у-04):
Медицинская карта амбулаторного больного является основным первичным медицинским документом больного, лечащегося амбулаторно или на дому, и заполняется на всех больных при первом обращении за медицинской помощью в данное лечебное учреждение.
На каждого больного в поликлинике ведется одна медицинская карта, независимо от того, лечится ли он у одного или нескольких врачей.
Карты ведутся во всех учреждениях, ведущих амбулаторный прием, общих и специализированных, городских и сельских, включая фельдшерско-акушерские пункты (далее - ФАП), врачебные и фельдшерские здравпункты, карты находятся в регистратуре по участковому принципу, Карты граждан, имеющих право на получение набора социальных услуг, маркируются литерой "Л".
В обязательном порядке медицинская карта амбулаторного больного должна включать:
полностью заполненную паспортную часть в соответствии с требованиями;
лист уточненных диагнозов (сформулированных в соответствии с МКБ-Х, современными классификациями, сопутствующими состояниями);
четко оформленные записи об амбулаторных посещениях с перечислением жалоб, указанием анамнеза, объективных данных, диагноза и его обоснованием; показаний к госпитализации и других записей, необходимых для обоснования и выполнения медицинских вмешательств;
назначения медикаментозных средств на латинском языке, с обязательным указанием концентрации, дозы лекарственного средства, кратности применения, а при однократном применении указание времени суток, обоснование назначенного лечения льготной категории пациентов;
результаты дополнительных методов обследования;
для диспансерных больных – обязательно наличие эпикриза взятия на диспансерный учет и план лечебно-профилактических мероприятий на год. В годовых эпикризах и дневниковых записях диспансерного осмотра отражается динамика, выполнение плана реабилитации и результат (ухудшение - выход на инвалидность, улучшение, без перемен);
выписки из медицинской карты стационарного больного (в случае госпитализации);
данные о выдаче листка временной нетрудоспособности;
данные о решении КЭК и о направлении в бюро МСЭ: при направлении пациента на заседание ВК врач оформляет краткий эпикриз с указанием цели направления, с обязательной оценкой состояния больного в динамике, анализом результатов обследования и лечения. Также отмечается количество дней временной утраты нетрудоспособности по последнему случаю временной нетрудоспособности и за последние 12 месяцев, наличие (или отсутствие) группы инвалидности, предполагаемый трудовой и клинический прогноз (с обоснованием). Решение ВК оформляется протоколом с указанием № и даты;
данные о направлении на госпитализацию;
данные о направлении на санаторно - курортное лечение;
данные о выписке льготного рецепта (дата выписки рецепта, его номер, наименование лекарственных средств должны соответствовать записи в амбулаторной карте. Выписанные лекарственные средства должны соответствовать кодам заболеваний по МКБ-10).
История развития ребенка (ф. № 112/у-80):
В обязательном порядке история развития ребенка должна включать:
паспортные данные: фамилия, имя, отчество; дата рождения;
лист уточненных; диагнозов;
выписку из родильного дома;
записи о врачебных и медсестринских патронажах; генеалогический анамнез;
данные осмотра специалистов;
этапные эпикризы с комплексной оценкой состояния развития;
карту профилактических прививок;
данные о направлении на санаторно-курортное лечение;
данные о выписке льготного рецепта;
для диспансерных пациентов необходимо:
оформить этапный эпикриз с комплексной оценкой состояния здоровья, динамикой соматического и неврологического статуса, данных физического, биологического и нервно - психического развития, функционального состояния организма;
описать клинический диагноз (в соответствии с МКБ-10, современными классификациями, сопутствующими состояниями),
дать рекомендации, включающие медикаментозные и немедикаментозные методы лечения и организацию здорового образа жизни;
В истории заболевания должны быть отражены жалобы больного, ход заболевания, лекарственный анамнез, эпидемиологический анамнез, данные о выдаче листка нетрудоспособности по уходу за больным ребенком лицу, фактически осуществляющему уход, с указанием №, сери, срока продления, даты явки на прием;
данные о решении КЭК, о направлении в бюро МСЭ: при направлении пациента на заседание врачебной комиссии врач оформляет краткий эпикриз с указанием цели направления, с обязательной оценкой состояния больного в динамике, анализом результатов обследования и лечения. Также отмечается количество дней временной нетрудоспособности по последнему случаю временной нетрудоспособности и за последние 12 месяцев, наличие (или отсутствие) группы инвалидности, предполагаемый трудовой и клинический прогноз (с обоснованием). Решение ВК оформляется протоколом с указанием № и даты.
данные о направлении на госпитализацию;
объективные данные содержат: осмотр врача, который отражает всесторонние данные физического состояния (динамика соматического и неврологического статуса);
диагностические и терапевтические назначения оформляются врачом;
клинические наблюдения (дневники) должны отражать:
точный хронологический отчет о лечении больного,
любые изменения в состоянии больного в результате проводимого лечения,
интерпретацию результатов лабораторных исследований,
обоснованные клинический диагноз, план лечения, обследования,
заключение (резюме) по состоянию, дальнейшему лечению и ведению больного;
рекомендации (при выздоровлении – по режиму, питанию, по показаниям - рекомендации по лечению в восстановительном периоде).
Кроме лечащего врача могут быть сделаны записи другими врачами специалистами, принимавшими участие в обследовании, лечении больного, а также консультирующие его; в дневнике должны быть отражены время и даты любого осмотра любым врачом.
Рекомендуемый бланк листа назначений к истории болезни
Лист назначений к истории болезни №_________
Фамилия, имя, отчество ______________________________________________________________
Отделение___________________________________________ палата № ______________
Похожие работы: Постановлений Правительства Красноярскогокрая от 12. 07. 2011 n 419-п, от 09. 09. 2011 n 511-п, от 10. 11. 2011 n 684-п, от 16. 04. 2012 n 155-п Всоответствии со статьей 50 Федерального закон Программа модернизации здравоохранения Красноярскогокрая на 2011-2012 годы Паспорт программы модернизации здравоохраненияКрасноярскогокрая и Красноярского краевого фонда обязательного медицинского страхования по созданию и развитию в Красноярскомкрае единой системыконтролякачества и обеспечения доступности медицинскойпомощи.
А. А. Глисков методичекие рекомендации по ведению дел о защите чести, достоинства и деловой репутации красноярск. 2005 Глисков А. А. МетодическиерекомендацииРекомендации одобрены Комиссией по методическойпомощи и защите прав адвокатов при адвокатской палате Красноярскогокрая. деятельностью начальника ГУВД Красноярскогокрая Ю.П. Астахова, деятельностью подчиненного ему управлениявнутренних.
Методическиерекомендации по подготовке к занятиям с. 171 Тематика письменных работ с. 175медицинской и фармацевтической деятельностью. Незаконной считается любая деятельность. которая носит систематический характер по предоставлениюмедицинских.
Методическиерекомендации г. Пермь 2009 удк 373. 5 Ббк 74. 24(2) Н83 Издание подготовлено по заказу Министерства образования Пермского краякачестваусловий. процессов предоставления. методическиерекомендации Министерства образования Пермского края для базовых школ. Воспитательная система школы Принципы воспитательной системы.
Все действия врача в предоперационном периоде должны быть отражены в предоперационном эпикризе - одном из важнейших документов истории болезни.
Предоперационный эпикриз должен быть составлен таким образом, чтобы были абсолютно ясны показания и противопоказания к операции, необходимость её выполнения, адекватность предоперационной подготовки и оптимальность выбора как вида операции, так и способа обезболивания. Такой документ необходим для того, чтобы при повторном синтетическом рассмотрении результатов клинического обследования для любого врача, читающего историю болезни, да и для самого лечащего врача чётко вырисовывались показания и противопоказания к операции; сложности, возможные при её выполнении; особенности течения послеоперационного периода и другие важные моменты. Предоперационный эпикриз отражает степень готовности пациента к операции и качество проведённой предоперационной подготовки.
Предоперационный эпикриз содержит следующие разделы:
• показания к операции;
• противопоказания к операции;
• степень риска операции и наркоза;
• группа крови и Rh-фактор;
• согласие больного на операцию;
• состав хирургической бригады.
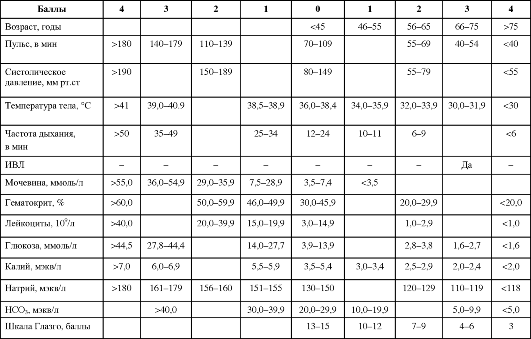
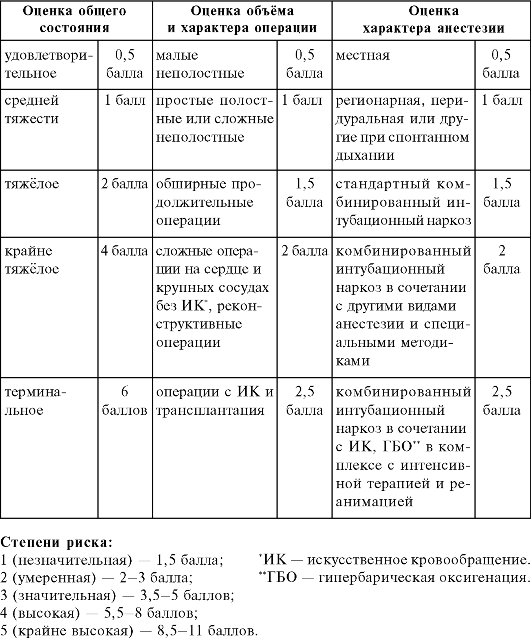
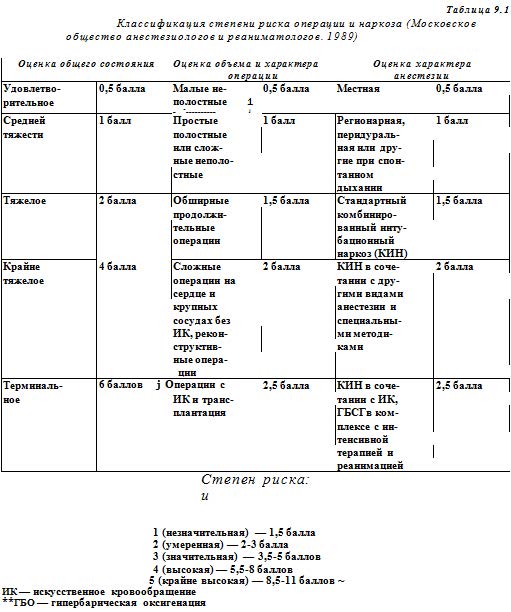
Таблица 9-1. Классификация степени риска операции и наркоза

Для наглядности ниже представлена выписка из истории болезни с предоперационным эпикризом.
На операцию на 3 февраля 2005 г. подготовлен больной П. 57 лет, с диагнозом: левосторонняя приобретённая косая вправимая паховая грыжа. Диагноз поставлен на основании:
• жалоб больного на боли в левой паховой области и появление здесь же выпячивания при малейшей физической нагрузке, в покое выпячивание исчезает;
• данных анамнеза: впервые выпячивание появилось 4 года назад после подъёма тяжестей, за прошедшее время трижды были эпизоды ущемления (последний - месяц назад);
• данных объективного исследования: в левой паховой области определяется выпячивание размерами 4x5 см, мягко-эластической консистенции, свободно вправимое в брюшную полость, расположено латеральнее семенного канатика, наружное паховое кольцо умеренно расширено (до 2 см).
Поставленный диагноз - относительное показание к операции. Из сопутствующих заболеваний отмечена гипертоническая болезнь II степени (в анамнезе подъёмы АД до 220/100 мм рт.ст).
Учитывая высокий риск повторных ущемлений грыжи, необходимо выполнение плановой операции. В клинике проведён курс гипотензивной терапии (давление стабилизировано на уровне 150- 160/100 мм рт.ст).
Планируется под местной анестезией с элементами нейролептаналгезии выполнить радикальную операцию по поводу левосторонней паховой грыжи по методу Лихтенштейна.
Степень риска операции и анестезии - II. Группа крови 0(I) Rh(+) положительный. Согласие больного получено.
Лечащий врач (подпись)
Археологические раскопки свидетельствуют о том, что хирургические операции выполняли ещё до нашей эры. Причём некоторые пациенты тогда поправлялись после трепанации черепа, удаления камней из мочевого пузыря, ампутаций.
Как и все науки, хирургия воспряла в эпоху Возрождения, когда, начиная с трудов Андреаса Везалия, стала бурно развиваться оперативная техника. Однако современный облик операционной, атрибуты выполнения хирургического вмешательства сформировались в конце XIX века после появления асептики с антисептикой и развития анестезиологии.
Особенности хирургического метода лечения
Операция в хирургии - самое важное событие как для больного, так и для врача-хирурга. По существу, именно выполнение хирургического вмешательства отличает хирургические специальности от других. Во время операции врач-хирург, обнажив больной орган, может непосредственно с помощью зрения и осязания убедиться в наличии патологических изменений и довольно быстро произвести существенную коррекцию выявленных нарушений. Получается, что процесс лечения предельно сконцентрирован в этом важнейшем событии - хирургической операции. Пациент болен острым аппендицитом: хирург выполняет лапаротомию (вскрывает брюшную полость) и удаляет червеобразный отросток, радикально излечивая заболевание. У больного кровотечение - непосредственная угроза для жизни: хирург перевязывает повреждённый сосуд - и жизни пациента уже ничто не угрожает. Хирургия выглядит волшебством, причём весьма реальным: больной орган удалён, кровотечение остановлено и т.д.
В настоящее время дать чёткое определение хирургической операции довольно трудно. Наиболее общим представляется следующее.
Хирургическая операция - механическое воздействие на органы и ткани, обычно сопровождающееся их разъединением с целью обнажения больного органа и выполнения на нём лечебных или диагностических манипуляций.
Это определение прежде всего касается «обычных», открытых операций. Несколько особняком стоят такие специальные вмешательства, как эндоваскулярные, эндоскопические и пр.
Основные виды хирургических вмешательств
Существует огромное разнообразие хирургических вмешательств. Основные их виды и типы представлены ниже в классификациях по определённым критериям.
Классификация по срочности выполнения
В соответствии с этой классификацией выделяют экстренные, плановые и срочные операции.
Экстренными называют операции, выполняемые практически сразу после постановки диагноза, так как их задержка на несколько часов или
даже минут непосредственно угрожает жизни больного или резко ухудшает прогноз. Обычно считают необходимым выполнить экстренную операцию в течение 2 ч с момента поступления больного в стационар.
Экстренные операции выполняет дежурная хирургическая бригада в любое время суток. К этому хирургическая служба стационара должна быть всегда готова.
Особенность экстренных операций состоит в том, что существующая угроза жизни пациента не позволяет провести полное обследование и полноценную подготовку. Цель экстренной операции прежде всего состоит в спасении жизни больного в настоящее время, при этом она не обязательно должна привести к полному выздоровлению пациента.
Основные показания к экстренным операциям - кровотечение любой этиологии и асфиксия. Здесь минутное промедление может привести к гибели больного.
Самым частым показанием к экстренной операции бывает острый воспалительный процесс в брюшной полости (острый аппендицит, острый холецистит, острый панкреатит, прободная язва желудка, ущемлённая грыжа, острая кишечная непроходимость). При таких заболеваниях непосредственной угрозы для жизни больного в течение нескольких минут нет, однако чем позже выполнена операция, тем достоверно хуже результаты лечения. Это связано как с прогрессированием эндотоксикоза, так и с возможностью развития в любой момент тяжелейших осложнений, прежде всего перитонита, что резко ухудшает прогноз. В подобных случаях допустима кратковременная предоперационная подготовка для устранения неблагоприятных факторов (коррекция гемодинамики, водно-электролитного баланса).
Показание к экстренной операции - все виды острой хирургической инфекции (абсцесс, флегмона, гангрена), что также связано с прогрессированием интоксикации, риском развития сепсиса и других осложнений при наличии несанированного гнойного очага.
Плановыми называют операции, от времени выполнения которых исход лечения практически не зависит. Перед такими вмешательствами пациент проходит полное обследование, операцию выполняют на самом благоприятном фоне при отсутствии противопоказаний со стороны других органов и систем, а при наличии сопутствующих заболеваний - после достижения стадии ремиссии в результате соответствующей предоперационной подготовки. Эти операции выполняют в утренние часы, день и время операции определяют заранее, их проводят наиболее опытные в данной области хирурги. К плановым операциям относят радикальные операции по поводу грыжи (неущемлённой), варикозного расширения вен, желчнокаменной болезни, неосложнённой язвенной болезни желудка и многие другие.
Срочные операции занимают промежуточное положение между экстренными и плановыми. По хирургическим атрибутам они ближе к плановым, так как их выполняют в дневные часы, после адекватного обследования и необходимой предоперационной подготовки, их проводят специалисты именно в данной области. То есть хирургические вмешательства выполняют в так называемом «плановом порядке». Однако, в отличие от плановых операций, откладывать такие вмешательства на значительный срок нельзя, так как это может постепенно привести больного к смерти или существенно уменьшить вероятность выздоровления.
Срочные операции обычно выполняют через 1-7 сут с момента поступления больного или постановки диагноза заболевания.
Так, больного с остановившимся желудочным кровотечением можно оперировать на следующие сутки после поступления в связи с опасностью возникновения рецидива кровотечения.
Нельзя надолго отложить вмешательство по поводу механической желтухи, так как она постепенно приводит к развитию необратимых изменений в организме больного. В таких случаях вмешательство обычно выполняют в течение 3-4 сут после полноценного обследования (выяснение причины нарушения оттока жёлчи, исключение вирусного гепатита и пр.).
К срочным относят операции по поводу злокачественных новообразований (обычно в течение 5-7 дней с момента поступления, после необходимого обследования). Длительное их откладывание может привести к невозможности выполнить полноценную операцию из-за прогрессирования процесса (появление метастазов, прорастание опухолью жизненно важных органов и др.).
Классификация по цели выполнения
По цели выполнения все операции делят на две группы: диагностические и лечебные.
Цель диагностических операций - уточнение диагноза, определение стадии процесса. К диагностическим операциям прибегают только в тех случаях, когда клиническое обследование с применением дополнительных методов не позволяет поставить точный диагноз, а врач не может исключить наличие у больного серьёзного заболевания, тактика лечения которого отличается от проводимой терапии.
Среди диагностических операций можно выделить различного вида биопсии, специальные диагностические вмешательства и традиционные хирургические операции с диагностической целью.
Биопсия. При биопсии хирург осуществляет забор участка органа (новообразования) для последующего гистологического его исследования с целью постановки правильного диагноза. Выделяют три вида биопсии:
1. Эксцизионная биопсия. Проводят удаление образования целиком. Она наиболее информативна, в части случаев может иметь и лечебный эффект. Наиболее часто применяют иссечение лимфатического узла (выясняют этиологию процесса: специфическое или неспецифическое воспаление, лимфогранулематоз, метастаз опухоли и пр.); иссечение образования молочной железы (для постановки морфологического диагноза) - при этом, если выявляют злокачественный рост, после биопсии сразу выполняют лечебную операцию, а если обнаруживают доброкачественную опухоль - первоначальная операция сама носит и лечебный характер. Существуют и другие клинические примеры.
2. Инцизионная биопсия. Для гистологического исследования иссекают часть образования (органа). Например, на операции выявлена увеличенная, плотная поджелудочная железа, что напоминает картину как злокачественного её поражения, так и индуративного хронического панкреатита. Тактика хирурга при этих заболеваниях разная. Для уточнения диагноза можно иссечь участок железы для срочного морфологического исследования и в соответствии с его результатами выбрать определённый способ лечения. Метод инцизионной биопсии можно использовать при дифференциальном диагнозе язвы и рака желудка, трофической язвы и специфического поражения и во многих других ситуациях. Наиболее полноценно иссечение участка органа на границе патологически изменённых и нормальных тканей. Это особенно касается диагностики злокачественных новообразований.
3. Пункционная биопсия. Правильнее относить эту манипуляцию не к операциям, а к инвазивным методам исследования. Выполняют чрескожную пункцию органа (образования), после чего оставшийся в игле микростолбик, состоящий из клеток и тканей, наносят на стекло и отправляют для гистологического исследования, возможно также цитологическое исследование пунктата. Метод применяют для диагностики заболеваний молочной и щитовидной желёз, а также печени, почек, системы крови (стернальная пункция) и др. Этот метод биопсии наименее точен, но наиболее прост и безвреден для пациента.
Специальные диагностические вмешательства. К этой группе диагностических операций относят эндоскопические исследования: лапаро- и торакоскопию (эндоскопические исследования через естественные отверстия - фиброэзофагогастроскопию, цистоскопию, бронхоскопию - относят к специальным методам исследования).
Лапаро- или торакоскопию можно выполнить онкологическому больному для уточнения стадии процесса (наличие или отсутствие карциноматоза серозных оболочек, метастазов). Эти специальные вмешательства можно выполнить в экстренном порядке при подозрении на внутреннее кровотечение, наличие воспалительного процесса в соответствующей полости.
Традиционные хирургические операции с диагностической целью. Такие операции проводят в тех случаях, когда проведённое обследование не даёт возможности поставить точный диагноз. Наиболее часто выполняют диагностическую лапаротомию, она становится последним диагностическим этапом. Подобные операции можно проводить как в плановом, так и в экстренном порядке.
Иногда диагностическими становятся операции по поводу новообразований. Это происходит, если при ревизии органов во время операции выясняют, что стадия патологического процесса не позволяет выполнить необходимого объёма операции. Планировавшаяся лечебная операция становится диагностической (уточняют стадию процесса).
Пример. Больному планировали экстирпацию (удаление) желудка по поводу рака. После лапаротомии выявлены множественные метастазы в печени. Выполнение экстирпации желудка признано нецелесообразным. Брюшная полость зашита. Операция стала диагностической (определена IV стадия злокачественного процесса).
С развитием хирургии, совершенствованием методов дополнительного обследования больных традиционные хирургические вмешательства с целью диагностики выполняют всё реже.
Лечебные операции выполняют с целью улучшения состояния больного. В зависимости от их влияния на патологический процесс выделяют радикальные, паллиативные и симптоматические лечебные операции.
Радикальные операции. Радикальными называют операции, выполняемые с целью излечения от заболевания. Таких операций в хирургии большинство.
Пример 1. У больного острый аппендицит: хирург выполняет аппендэктомию (удаляет червеобразный отросток) и таким образом излечивает больного (рис. 9-3).
Пример 2. У больного приобретённая вправимая пупочная грыжа. Хирург устраняет грыжу: содержимое грыжевого мешка вправляет в брюшную полость, грыжевой мешок иссекает и осуществляет пластику грыжевых ворот. После такой операции больной излечивается от грыжи (подобная операции получила в России название «радикальная операция пупочной грыжи»).
Пример 3. У больного рак желудка, отдалённых метастазов нет: с соблюдением всех онкологических принципов выполняют субтотальную резекцию желудка с удалением большого и малого сальников, направленную на полное излечение больного.
Паллиативные операции. Паллиативные операции направлены на улучшение состояния больного, но не на излечение его от заболевания. Наиболее часто такие операции выполняют онкологическим больным, когда радикально удалить опухоль невозможно, но можно улучшить состояние пациента за счёт устранения ряда осложнений.
Пример 1. У больного злокачественная опухоль головки поджелудочной железы с прорастанием печёночно-двенадцатиперстной связки, осложнённая механической желтухой (вследствие сдавления общего жёлчного протока) и развитием дуоденальной непроходимости (из-за прорастания кишки опухолью). В связи с распространённостью процесса радикальную операцию выполнить нельзя. Однако можно облегчить состояние больного путём устранения наиболее тяжёлых для него синдромов: механической желтухи и кишечной непроходимости. Выполняют паллиативную операцию: холедохоеюностомию и гастроеюностомию (создают искусственные обходные пути для пассажа жёлчи и пищи). При этом основное заболевание - опухоль поджелудочной железы - не устраняют.

Рис. 9-3. Типичная аппендэктомия: а - мобилизация червеобразного отростка; б - удаление отростка; в - погружение культи
Пример 2. У больного рак желудка с отдалёнными метастазами в печень. Большие размеры опухоли - причина интоксикации и частых кровотечений. Больного оперируют: выполняют паллиативную резекцию желудка, опухоль удаляют, что существенно улучшает состояние пациента, но операция не направлена на излечение от онкологического заболевания, так как остались множественные метастазы, потому операцию считают паллиативной.
Нужны ли паллиативные операции, не вылечивающие пациента от основного заболевания? - Безусловно, да. Это связано со следующими обстоятельствами:
• паллиативные операции увеличивают продолжительность жизни больного;
• паллиативные вмешательства улучшают качество жизни;
• после паллиативной операции консервативное лечение может иметь большую эффективность;
• существует вероятность появления новых методов, способных излечить неустранённое основное заболевание;
• есть вероятность ошибки в диагнозе, и больной после паллиативной операции может восстановиться практически полностью.
Последнее положение требует определённого комментария. На памяти у любого хирурга есть несколько случаев, когда после выполненных паллиативных операций пациенты жили в течение многих лет. Такие ситуации необъяснимы и непонятны, но они бывают. По прошествии многих лет после операции, увидев живого и здорового пациента, хирург понимает, что в своё время ошибся в основном диагнозе, и благодарит Бога за то, что решил выполнить тогда паллиативное вмешательство, благодаря которому удалось сохранить человеческую жизнь.
Симптоматические операции. В целом симптоматические операции напоминают паллиативные, но, в отличие от последних, направлены не на улучшение состояние пациента в целом, а на устранение одного конкретного симптома.
Пример. У больного рак желудка, желудочное кровотечение из опухоли. Выполнение радикальной или паллиативной резекции невозможно (опухоль прорастает в поджелудочную железу и корень брыжейки). Хирург выполняет симптоматическую операцию: перевязывает желудочные сосуды, кровоснабжающие опухоль, для остановки кровотечения.
Одномоментные, многомоментные и повторные операции
Хирургические вмешательства могут быть одно- и многомоментными (двух-, трёхмоментными), а также повторными.
Одномоментными называют операции, при которых сразу за одно вмешательство выполняют несколько последовательных этапов, цель - полное выздоровление и реабилитация больного. Такие операции в хирургии выполняют наиболее часто, примерами их могут быть аппендэктомия, холецистэктомия, резекция желудка, мастэктомия, резекция щитовидной железы. В некоторых случаях за один этап выполняют довольно сложные оперативные вмешательства.
Пример. У больного рак пищевода. Хирург выполняет удаление пищевода (операция Торека), после чего осуществляет пластику пищевода тонкой кишкой (операция Ру-Герцена-Юдина).
Одномоментные операции, безусловно, предпочтительнее, однако в части случаев их выполнение приходится разделить на отдельные этапы. Это может быть связано с тремя основными причинами:
• тяжесть состояния больного;
• отсутствие необходимых объективных условий;
• недостаточная квалификация хирурга.
Тяжесть состояния больного. В части случаев исходное состояние пациента не позволяет ему перенести сложную длительную и травматичную одномоментную операцию или риск её осложнений у такого больного намного выше, чем обычно.
Пример. У больного рак пищевода с выраженной дисфагией, приведшей к развитию резкого истощения организма. Сложную одномоментную операцию (см. пример выше) он не перенесёт. Больному выполняют подобное же вмешательство, но в три этапа, разделён- ных во времени.
• Наложение гастростомы (для питания и нормализации общего состояния).
• Через 1 мес производят удаление пищевода с опухолью (операция Торека), после чего питание продолжают через гастростому.
• Через 5-6 мес после второго этапа выполняют пластику пищевода тонкой кишкой (операция Ру-Герцена-Юдина).
Отсутствие необходимых объективных условий. В некоторых случаях выполнение всех этапов сразу ограничено характером основного процесса, его осложнений или техническими особенностями метода.
Пример 1. У больного рак сигмовидной кишки с развитием острой кишечной непроходимости и перитонита. Удалить опухоль и восстановить проходимость кишечника сразу нельзя, так как диаметры приводящей и отводящей кишок значительно отличаются и особенно высока вероятность развития тяжелейшего осложнения - несостоятельности швов анастомоза. В подобных случаях возможно выполнение классической трёхмоментной операции Шлоффера.
• Наложение цекостомы с санацией и дренированием брюшной полости для устранения непроходимости кишечника и перитонита.
• Резекция сигмовидной кишки с опухолью, завершающаяся созданием сигмо-сигмоанастомоза (через 2-4 нед после первого этапа).
• Закрытие цекостомы (через 2-4 нед после второго этапа).
Пример 2. Наиболее ярким примером выполнения многомоментной операции может служить кожная пластика «шагающим» стеблем по В.П. Филатову (см. главу 14), её выполнение в один этап технически невозможно.
Недостаточная квалификация хирурга. В некоторых случаях квалификация оперирующего хирурга позволяет ему надёжно выполнить только первый этап лечения, а более сложные этапы могут быть выполнены в последующем другими специалистами.
Пример. У больного язва желудка больших размеров с перфорацией. Показана резекция желудка, но хирург техникой этой операции не владеет. Он зашивает язву, спасая пациента от осложнения - тяжёлого перитонита, но не вылечивая от язвенной болезни. После выздоровления больному в плановом порядке в специализированном учреждении производят резекцию желудка.
Повторными называют операции, выполняемые вновь на том же органе по поводу той же патологии. Повторные операции, проводимые в течение ближайшего или раннего послеоперационного перида, в названии обычно имеют приставку «ре»: релапаротомия, реторакотомия и т.п. Повторные операции могут быть запланированными (плановая релапаротомия для санации брюшной полости при разлитом гнойном перитоните) и вынужденными - при развитии осложнений (релапаротомия при несостоятельности гастроэнтероанастомоза после резекции желудка, при кровотечении в раннем послеоперационном периоде).
Сочетанные и комбинированные операции
Современное развитие хирургии позволяет значительно расширить объём оперативных вмешательств. Нормой хирургической деятельности стали сочетанные и комбинированные операции.
Сочетанными (симультанными) называют операции, выполняемые одновременно на двух и более органах по поводу двух и более различных заболеваний. При этом операции могут быть выполнены как из одного, так и из разных доступов.
Безусловное преимущество таких операций: за одну госпитализацию, одну операцию, один наркоз больного излечивают сразу от нескольких патологических процессов. Однако следует учитывать некоторое увеличение травматичности вмешательства, что для больных с сопутствующей патологией может быть недопустимым.
Пример 1. У больного желчнокаменная болезнь и язвенная болезнь желудка. Выполняют сочетанную операцию: одномоментно из одного доступа проводят холецистэктомию и резекцию желудка.
Пример 2. У больной варикозное расширение подкожных вен нижних конечностей и узловой нетоксический зоб. Выполняют сочетанную операцию: флебэктомию по Бэбкоку-Нарату и резекцию щитовидной железы.
Комбинированными называют операции, при которых с целью лечения одного заболевания вмешательство проводят на нескольких органах.
Пример. У больной рак молочной железы. Выполняют радикальную мастэктомию и удаление яичников для изменения гормонального фона.
Классификация операций по степени инфицированности
Классификация по степени инфицированности важна как для определения прогноза гнойных осложнений, так и для определения способа завершения операции и методики антибиотикопрофилактики. Все операции условно разделяют на четыре степени инфицированности.
Чистые (асептические) операции
К этим операциям относят плановые первичные операции без вскрытия просвета внутренних органов (например, радикальная операция грыжи, удаление варикозно расширенных вен, резекция щитовидной железы).
Частота инфекционных осложнений составляет 1-2% (здесь и далее по Ю.М. Лопухину и В.С. Савельеву, 1997).
Операции с вероятным инфицированием (условно асептические)
К этой категории относят операции со вскрытием просвета органов, в которых возможно наличие микроорганизмов (плановая холецистэктомия, экстирпация матки, флебэктомия в зоне предшествующих тромбофлебитов), повторные операции с возможной дремлющей инфекцией (заживление предшествующих ран вторичным натяжением).
Частота инфекционных осложнений 5-10%.
Операции с высокой опасностью инфицирования (условно инфицированные)
К подобным операциям относят вмешательства, во время которых более значителен контакт с микрофлорой (плановая гемиколо- нэктомия, аппендэктомия при флегмонозном аппендиците, холецистэктомия при флегмонозном или гангренозном холецистите).
Частота инфекционных осложнений 10-20%.
Операции с очень высоким риском инфицирования (инфицированные)
К таким операциям относят операции по поводу гнойного перитонита, эмпиемы плевры, перфорации или повреждёния толстой кишки, вскрытие аппендикулярного или поддиафрагмального абсцесса и др. (см. рис. 9-3).
Частота инфекционных осложнений более 50%.
к настоящему времени снято много сериалов и фильмов про врачей лучшие из них это Доктор Хаус и скорая помощь, многие именно благодаря им пошли в медицину
Паспортные данные.Фамилия:
Имя:
Отчество:
Возраст: 24 года
День/Месяц/Год рождения: 06/06/1980 года
Пол: женский.
Профессия: учитель.
Место работы:
Семейное положение: не замужем
Домашний адрес:
Дата поступления в больницу: 20/07/2004 года
Время поступления в больницу: 12.45
Диагноз направившего учреждения: острый аппендицит.
Клинический диагноз: острый флегмонозный аппендицит.
Поступила с жалобами на постоянные боли режущего характера в правой подвздошной области, усиливающиеся при движениях, тошноту, однократную рвоту пищей, слабость. Перечисленные симптомы появились около 10 часов назад.
Заключение по жалобам.Режущие боли в животе, тошнота, рвота могут свидетельствовать о патологии органов брюшной полости. Локализация болей в правой подвздошной области может быть следствием воспаления червеобразного отростка (?). То, что симптомы развились за небольшой срок, указывает на острое начало заболевания.
Анамнез болезни (anamnesis morbi).Больной себя считает в течение 10 часов, когда появились сильные боли в животе режущего характера. Сначала они локализовались в эпигастрии и носили разлитой характер. Затем боль спустилась ниже и локализовалась в правой подвздошной области. Появилась тошнота и однократная рвота пищей. Обезболивающие препараты не принимала.Боли усиливались. Вызвала бригаду скорой помощи, которой была доставлена в хирургическое отделение.
Анамнез жизни
(anamnesis vitae.)
Родилась в г.Богородицке Тульской области.Возраст родителей больной при ее рождении: матери - 21 лет, отцу - 25 лет. Родилась в срок. Первый ребенок в семье. Ходить и говорить начала вовремя. По уровню физического и умственного развития от сверстников не отставала. Со слов больной, рахитом не болела. Простудными заболеваниями в детстве болела редко. В школу пошла с семи лет. В школе училась хорошо. Закончила 10 классов и поступила в Тульский педагогический институт, по окончании которого устроилась работать в лицей №21. Из детских инфекций отмечает ветряную оспу. На учете у невропатолога не стоит. Питается регулярно. Образование высшее. Работает в лицее №21 учителем старших классов. Острыми респираторными заболеваниями болеет не часто (1 - 2 раза в год).
Семейный анамнез.
Не замужем.
Вредные привычки.
Алкоголем не злоупотребляет. Не курит. Употребление наркотиков и психотропных веществ отрицает.
Эпидемиологический анамнез.
Наличие туберкулеза, венерических заболеваний, вирусного гепатита, малярии отрицает.
Аллергологический анамнез. Наличие аллергических реакций отрицает.
Наследственность не отягощена.
Со слов больной, эндокринных, онкологических, психических заболеваний, заболеваний сердечно - сосудистой системы в семье нет.
Общее состояние больной ближе к удовлетворительному. Температура 37,8 Сознание ясное. Положение в постели активное. Конституциональный тип - нормостенический. Телосложение правильное, деформаций и уродств туловища, конечностей и черепа нет. Рост 168см, вес 62 кг. Степень упитанности по индексу Брокка: масса тела (кг)/(рост (см) - 100)] o 100 % [62/(168 - 100)] o 100 % = 91, 2 % Полученный результат соответствует норме (80 - 110 %). Форма головы правильная, непроизвольных движений головы нет. Отека век нет, косоглазия нет. Кожные покровы бледные. Выраженного цианоза, иктеричности и участков патологической пигментации не наблюдается. Влажность, тургор и эластичность кожи соответствуют норме. Сыпи, расчесов, рубцов, видимых опухолей нет. Видимые слизистые розового цвета, чистые, желтушного прокрашивания уздечки языка и склер нет. Конъюнктива глаз розовая. Волосяной покров - развит соответственно возрасту. Оволосение по женскому типу. Грибкового поражения не отмечено. Повышенной ломкости ногтей не отмечено. Осмотр проводился при естественном освещении. Подкожно - жировой слой развит умеренно, распределен равномерно. Отёков не выявлено. Наличия крепитации не выявлено. При наружном осмотре лимфатические узлы не визуализируются. Затылочные, околоушные, подбородочные, подчелюстные, шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные лимфатические узлы не пальпируются. Грудные железы симметричны, безболезненны и однородны при пальпации. Мышцы развиты умеренно, при пальпации безболезненны, без уплотнений. Тонус мышц сохранен. Суставы не деформированы, при пальпации безболезненны. Ограничения подвижности не наблюдается. При движении хруст и боль отсутствуют.
Телосложение правильное. Осанка правильная. Половины тела симметричны. Деформаций грудной клетки нет. Углы лопаток направлены вниз. Физиологические изгибы позвоночника выражены в достаточной мере, патологических изгибов нет. Кости не деформированы, при пальпации безболезненны. Концевые фаланги пальцев рук не утолщены.
Система органов дыхания.Дыхание свободное, через нос. Отделяемого из носа нет. Болей самостоятельных или при давлении и поколачивании у кончика носа, на местах лобных и гайморовых пазух не наблюдается. Одышки нет. Голос обычный. Носового кровотечения не выявлено. Слизистая зева не гиперемирована. Миндалины не увеличены. Грудная клетка конической формы (нормостеническая), симметричная. Ширина межреберных промежутков 1, 5 см. Лопатки прилегают плотно.Надключичные и подключичные ямки обозначены слабо, выражены одинаково справа и слева. Тип дыхания смешанный. Дыхание глубокое, ритмичное. Движение грудной клетки при дыхании равномерное. Частота дыхания 18 в минуту. Грудная клетка при пальпации безболезненная, эластичная. Голосовое дрожание с обеих сторон проводится одинаково. При сравнительной перкуссии в симметричных участках определяется ясный легочный звук над всей грудной клеткой, очаговых изменений перкуторного звука не отмечается.
Топографическая перкуссия легких.
Нижние границы легких:
линия Справа слева
l.parasternalis 5 межреберье -
l.medioclavicularis 6 ребро -
l.axillaris anterior 7 ребро 7 ребро
l.axillaris media 8 ребро 8 ребро
l.axillaris posterior 9 ребро 9 ребро
l.scapularis 10 ребро 10 ребро
l.paravertebralis Ост. Отросток 11 гр. Позв. ост. отросток 11гр. позв.
Высота стояния верхушек легких:
Слева Справа
Спереди 3 см над ключицами
Сзади На уровне остистого отростка 7 шейного позвонка
Подвижность нижних краев легких:
Топографич. линия Подвижность нижнего края легкого (см)
правого Левого
вдох Выдох суммар вдох выдох суммар
среднеключ 2 2 4 - - -
среднеподмыш 3 3 6 3 3 6
лопаточная 2 2 4 2 2 4
Ширина полей Кренига слева и справа по 5 см. Дыхание везикулярное. Хрипы, крепитация, шум трения плевры не выслушиваются.
Сердечно - сосудистая система.
Пульс симметричный, ритмичный, обычного напряжения и наполнения. Форма (скорость) пульса не изменена. Частота 78 удара в минуту. Дефицита пульса нет. Пульс на обеих руках одинаковый. Сосуды при внешнем осмотре не изменены. Варикозного расширения вен нет. Пальпируется пульсация лучевых, височных, сонных, подключичных, бедренных, подколенных, подмышечных, плечевых артерий, артерий стопы. Патологической пульсации на теле не наблюдается. Капиллярный пульс не определяется. Артериальное давление 120/60 мм рт. ст.Грудная клетка в области сердца не изменена. Видимой пульсации в области сердца не наблюдается. При пальпации верхушечный толчок определяется в пятом межреберье на 1, 5 см кнутри от срединно - ключичной линии, локализованный (шириной 1 см), низкий, не усиленный, не резистентный. Сердечный толчок отсутствует. Диастолическое, систолическое дрожание, симптом, "кошачьего мурлыканья" не определяются. Надчревной пульсации не обнаружено.
Перкуссия сердца.
Границы относительной тупости сердца.
Правая - на 1 см кнаружи от правого края грудины в IV - ом межреберье;
Левая - в V - ом межреберье на 1 см кнутри от среднеключичной линии;
Верхняя - на III ребре (по линии, проходящей на 1 см кнаружи от левого края грудины).
Поперечный размер относительной тупости сердца - 12 см.
Конфигурация сердца нормальная.
Ширина сосудистого пучка 6 см на уровне второго межреберья.
Границы абсолютной тупости сердца.
Правая граница по левому краю грудины.
Левая граница на 2 сантиметра кнутри от среднеключичной линии в V межреберье.
Верхняя граница на IV ребре.
Аускультация. Тоны сердца ясные, ритмичные. Раздвоения или расщепления тонов сердца не выявлено. Частота сердечных сокращений 72 удара в минуту. Шумов нет.
Система органов желудочно - кишечного тракта.
Губы бледно - розовые, влажные. Трещины, изъязвления, высыпания отсутствуют. Язык розового цвета, нормальной формы и величины, спинка языка не обложена, сосочки хорошо выражены. Слизистая языка влажная, без видимых дефектов. Десны розовые, кровотечений и дефектов нет. Зев не гиперемирован, миндалины не увеличены.
Ротовая полость санирована, кариозных зубов нет. Слюнные железы не увеличены, безболезненны. Запаха изо рта не наблюдается.
Осмотр. Живот нормальной формы, симметричен. Вздутие живота не наблюдается. Перистальтические движения не видны. Пупок втянутый. Коллатерали на передней поверхности живота и его боковых поверхностях не выражены. Рубцов и других изменений кожных покровов не отмечается. Грыжи не выявлены. Живот участвует в дыхании.
Перкуссия.
При сравнительной перкуссии отмечается кишечный тимпанит разной степени выраженности. При перкуссии отмечается умеренная болезненность в области операции. Симптом Василенко (шум плеска справа от средней линии живота) отсутствует, что свидетельствует о том, что желудок не наполнен. В правой подвздошной области выявлена локальная перкуторная болезненность. Поверхностная ориентировочная пальпация. Живот мягкий, при пальпации умеренно болезненный в области операции. Симптом Щёткина - Блюмберга слабо положительный. Расхождение мышц живота, грыж белой линии не выявлено. проводилась в связи с перенесенной операцией. При аускультации живота определяются (на слух) отдельные перистальтические волны, отхождение газов не прослушивается. Пальцевое исследование прямой кишки не проводилось. Поджелудочная железа Болезненности при поверхностной пальпации и напряжение мышц брюшного пресса в области проекции поджелудочной железы (симптом Керте) не выявлено.
Исследование печени и желчного пузыря: При пальпации печень мягкая, гладкая, безболезненная, край острый, расположен у края реберной дуги. При аускультации шума трения брюшины не отмечается
Перкуторное определение границ абсолютной печеночной тупости по Образцову - Стражеско.
линии верхняя граница нижняя граница высота печеночной тупости (см)
parasternalis dextra у верхнего края VI ребра на 2 см ниже края реберной дуги 9, 0
medioclavicularis dextra на VI ребре на нижем крае реберной дуги 10, 0
axillaris anterior dextra на VII ребре на X ребре 11, 0
Перкуторное определение размеров печени по Курлову.
По правой срединнно - ключичной линии - 9 см;
По передней срединной линии - 7 см;
По краю реберной дуги - 6 см.
Желчный пузырь не пальпируется.
Исследование селезенки
При перкуссии (по методу Образцова) по линии, соединяющей грудино - ключичное сочленение со свободным концом XI ребра (она проходит на 4 см латеральнее левой реберно - суставной линии), определены следующие границы селезеночной тупости:
верхняя граница - на уровне ІX ребра,
нижняя граница - на уровне XІ ребра.
Передняя граница селезеночной тупости не выходит за linea costoarticularis sinistra.
Размеры селезеночной тупости:
поперечник - 6 см,
длинник - 7 см.
Селезенка не пальпируется. Шум трения брюшины над селезенкой не прослушивается.
Система органов мочевыделения.
Визуально припухлости в почечной области не выявляется. Почки бимануально не пальпировались из - за перенесенной операции. Симптом Пастернацкого отрицательный. Мочевой пузырь безболезненный, обычной величины.
Система половых органов.
Половые органы развиты правильно, оволосение по женскому типу. Развитие первичных и вторичных половых признаков соответствует возрасту.
Мелкий тремор пальцев вытянутых рук и экзофтальм отсутствуют. Повышенного блеска или тусклости глазных яблок не наблюдается. На передней поверхности шеи изменений не отмечается. Щитовидная железа не пальпируется.
Нервная система и органы чувств.
Обоняние и вкус не изменены. Реакция зрачков на свет, функция слухового аппарата не нарушены. Расстройств речи нет. Нарушения функционирования вестибулярного аппарата не выявлено. Движения мимической мускулатуры свободные. Тремор не наблюдается. При пальпации по ходу нервных стволов болезненности нет. Менингеальные симптомы отсутствуют. Дермографизм красный. Умственное развитие соответствует возрасту.
Ран, рубцов на передней брюшной стенке не обнаружено. Живот умеренно напряжен, при пальпации болезненный в правой подвздошной области. Симптом Щеткина - Блюмберга (медленное надавливание на переднюю брюшную стенку всеми сложенными вместе пальцами кисти с последующим их быстрым отнятием, симптом считается положительным при появлении или усилении болей в момент отнятия пальцев) положительный.
Симптом Ровзинга (собранными вместе пальцами левой руки надавливают на переднюю стенку живота, соответственно месту расположения нисходящей ободочной кишки; не отнимая левой руки, пальцами правой надавливают на вышележащий участок нисходящей ободочной кишки; симптом считается положительным, если при надавливании правой рукой возникает или усиливается боль в правой подвздошной области) положительный.
Симптом Ситковского (появление или усиление болей в правой подвздошной области при поворачивании больного со спины на левый бок и в положении на левом боку) положительный.